Transição de cuidados na transferência de doentes para o SMI: A clinical pathway
Dia: 28-04-2023

Autoras
Enfermeira Especialista EWMC e PSC, Sónia Sousa
Enfermeira Especialista Reabilitação, Telma Soeiro
NOTA INTRODUTÓRIA
Esta proposta surge de diagnóstico de situação real de um hospital português. De forma a proteger a identidade do mesmo, as autoras identificam-no inventivamente como Hospital Fernando Araújo (HFA).
Todos os documentos, procedimentos e normas relativos ao funcionamento atual da Equipa de Emergência Médica Interna (EEMI) do HFA podem ser consultados no sítio do hospital, pelos seus colaboradores. As autoras decidem não colocar esses documentos em anexo, relativos às normas de constituição, funcionamento e ativação, não só para proteger a identidade do hospital como por serem propriedade do mesmo.
Objetivo Geral: Assegurar a transmissão de informação necessária na transição de cuidados de enfermagem durante a transferência do doente para o SMI, por ativação da EEMI.
Objetivos Específicos: Uniformizar o processo de transição de cuidados, durante a transferência do doente, com acompanhamento da equipa do serviço de origem; Uniformizar a comunicação na transição de cuidados, do doente transferido para o SMI.
ABREVIATURAS: EEMI - Equipa de Emergência Médica Intra-Hospitalar; HFA – Hospital Fernando Araújo; PNSD - Plano Nacional Segurança do Doente ; SMI - Serviço de Medicina Intensiva
RESUMO
O actual procedimento de transferência de doentes para o Serviço de Medicina Intensiva
(SMI), por ativação da EEMI, não assegura a transição de cuidados de enfermagem. A identificação desta problemática, pós validação com os enfermeiros da EEMI, conduziu à proposta de restruturação do procedimento, com elaboração de uma clinical pathway.
A EQUIPA DE EMERGÊNCIA MÉDICA INTRA-HOSPITALAR
A preocupação com a qualidade dos serviços de saúde e a segurança dos cuidados prestados, condicionaram algumas mudanças nas práticas dos profissionais de saúde. Uma dessas mudanças foi a criação de sistemas de resposta rápida, que pudessem responder a eventos súbitos ameaçadores da vida. Nas últimas décadas, as antigas equipas de Reanimação foram substituídas por Equipas de Emergência Médica, treinadas para atuar numa fase mais precoce da descompensação fisiológica (DGS, 2010).
As EEMI surgem como uma necessidade, para otimizar a prestação de cuidados aos doentes hospitalizados, prevenir complicações, diminuir a morbilidade e a mortalidade, e reduzir os custos dos cuidados de saúde. O reconhecimento dos ganhos em saúde das EEMI levou a que, em 2010, por determinação da Direção Geral de Saúde, todos os hospitais do Serviço Nacional de Saúde tivessem de criar e implementar uma EEMI.
A EEMI do HFA é constituída por um médico e um enfermeiro do SMI que respondem à ativação de qualquer profissional do hospital, quando um doente apresenta alterações clínicas definidas (critérios de ativação da EEMI). A equipa atua numa abordagem multidisciplinar, para identificação de doentes em risco de desenvolver status crítico, permitindo uma intervenção precoce e/ou a transferência (se apropriado) para uma área de prestação de cuidados adequada às necessidades do doente. A EEMI assume a responsabilidade dos cuidados ao doente em estado crítico até à sua estabilização, em colaboração com os profissionais do serviço de origem. Após a intervenção da EEMI, é determinado o nível de cuidados que o doente requer, a fim de decidir o seu destino. A EEMI desloca-se às enfermarias, às unidades de ambulatório e aos espaços comuns do hospital, em resposta ao apelo de qualquer profissional (através do número de emergência 2222).
Está definido, no procedimento hospitalar da EEMI que, em caso de necessidade de transporte do doente (para realizar exames ou outros), de entrega ou receção de fármacos, de material de consumo clínico, de equipamentos ou de amostras de produtos biológicos, o assistente operacional do serviço de origem deve prestar os serviços necessários. Está igualmente definido nesse procedimento, que os profissionais dos serviços e das Unidades Satélite (locais com condições estruturais e equipamentos necessários para a prestação dos cuidados a doentes críticos) devem colaborar com a EEMI.
Após a atuação da EEMI, o doente poderá permanecer no serviço de origem ou ter necessidade de ser transferido para um nível superior de cuidados. Neste último caso, o transporte intra-hospitalar do doente é efetuado com acompanhamento da EEMI e com a colaboração do assistente operacional do serviço de origem.
IMPLEMENTAÇÃO DE UMA CLINICAL PATHWAY – TRANSFERÊNCIA DE DOENTES PARA O SMI, POR ACTIVAÇÃO DA EEMI
O conceito de Clinical Governance nasceu da necessidade de fazer face à deterioração da qualidade na prestação de cuidados de saúde, possibilitando uma forma inovadora de se pensarem as organizações de saúde e a participação dos seus profissionais na gestão do sistema de saúde. Assume-se como um sistema verdadeiramente participativo e apontado para a melhoria contínua da qualidade da prática clínica. Em Portugal define-se como: "Um sistema de conhecimentos, de atitudes e de práticas de pilotagem individual, de equipas e de serviços para obter resultados em termos de efetividade com equidade (ganhos em saúde) para as pessoas, famílias e comunidades, com o envolvimento de todos, através da melhoria da qualidade dos processos assistenciais e de intervenção em saúde." (SNS, 2017).
A segurança do doente assume uma posição fulcral para muitos países da Europa e um pouco por todo o mundo, sendo parte integrante e fundamental da qualidade na saúde. Em Portugal, a segurança do doente foi definida como uma prioridade no Plano Nacional de Saúde 2004-2010. Desde então tem sido foco dos planos e orientadora da gestão na saúde. Atualmente salienta-se a importância de planear estrategicamente e acompanhar a implementação do Plano Nacional Segurança do Doente (PNSD) 2021-2026 para que se possam "alinhar ações, otimizar recursos e potenciar ganhos em saúde, com especial enfoque na segurança do doente." (PNSD 2021-2026).
O PNSD 2021-2026 dá continuidade ao PNSD 2015-2020, mantendo como metas a consolidação e promoção da segurança na prestação de cuidados de saúde no sistema de saúde, sobretudo, no Serviço Nacional de Saúde (SNS). Este plano encontra-se estruturado em cinco pilares, que dão suporte a catorze objetivos estratégicos, com metas que se perspetivam alcançar pela implementação das ações definidas no documento técnico.
Os pilares definidos no PNSD 2021-2026 são a Cultura de Segurança; a Liderança e Governança; a Comunicação; a Prevenção e Gestão de Incidentes de Segurança; as Práticas Seguras em Ambientes Seguros. Salienta-se o pilar da Comunicação, já que quando esta é "(...) eficaz e eficiente numa instituição de saúde é um dos principais pilares para a promoção de cuidados seguros. Diferentes estudos evidenciam que a comunicação efetiva entre os profissionais de saúde, os doentes e seus familiares, é essencial na prevenção de eventos adversos." (PNSD 2021-2026).
Avaliação e análise situacional
O transporte de doentes em estado crítico envolve riscos, sendo justificável a sua realização entre hospitais e entre serviços do mesmo hospital, pela necessidade de se proporcionar um nível assistencial superior ou, para realização de exames complementares de diagnóstico e/ou terapêutica, não efetuáveis no serviço ou Instituição de origem (Ordem dos Médicos; Sociedade Portuguesa Cuidados Intensivos, 2008). A transição de cuidados em saúde, em particular do doente crítico, deve respeitar a Norma 001/2017 da DGS, onde se preconiza uma comunicação eficaz na transferência de informação entre equipas, normalizada segundo a técnica ISBAR. Esta, permite que a informação seja transmitida de forma estruturada, previsível e concisa, essencial para a continuidade efetiva dos cuidados de saúde, alicerçados numa cultura de segurança do doente. A transferência de informação entre profissionais deve ser prioritária em todos os momentos críticos de transição de cuidados e os responsáveis devem estar identificados de forma inequívoca: nome, categoria, função (DGS, 2017).
Como anteriormente referido, após a intervenção da EEMI do HFA, o doente pode permanecer na enfermaria ou ter necessidade de ser transferido para um nível superior de cuidados. Quando existe necessidade de transferência, o transporte intra-hospitalar do doente é efetuado com acompanhamento da EEMI e com a colaboração do assistente operacional do serviço de origem. O Enfermeiro da EEMI solicita frequentemente o acompanhamento do Enfermeiro do serviço de origem, responsável pelo doente, de forma a assegurar uma transmissão de informação adequada e completa, com vista a assegurar a continuidade de cuidados. Esta situação nem sempre é respeitada e gera conflitos, por não se encontrar definida no procedimento da EEMI. As autoras consideram que, para respeitar a Norma 001/2017 da DGS, onde se preconiza uma comunicação eficaz na transferência de informação entre equipas, a passagem de informação para o serviço que recebe o doente, deve ser realizada pelo enfermeiro do serviço de origem ao enfermeiro do SMI que ficará responsável pelo doente. É o enfermeiro responsável pelo doente, no serviço de origem, que conhece os antecedentes, as necessidades e o historial clínico do doente, reunindo melhores condições para que a informação seja transmitida de uma forma estruturada e objetiva, circunstância fundamental para a melhor continuidade dos cuidados de saúde, promovendo desta forma a segurança do doente. O Enfermeiro da EEMI está focado na estabilização imediata do doente, não reunindo disponibilidade intelectual para absorver toda a informação essencial à continuidade de cuidados. Consideramos esta alteração ao procedimento fundamental, por contribuir para a minimização de falhas na comunicação, que são das principais causas de eventos adversos na saúde. A Tabela I apresenta a Análise SWOT desta problemática.

Tabela 1: Análise SWOT da problemática de transição de cuidados
Desenho
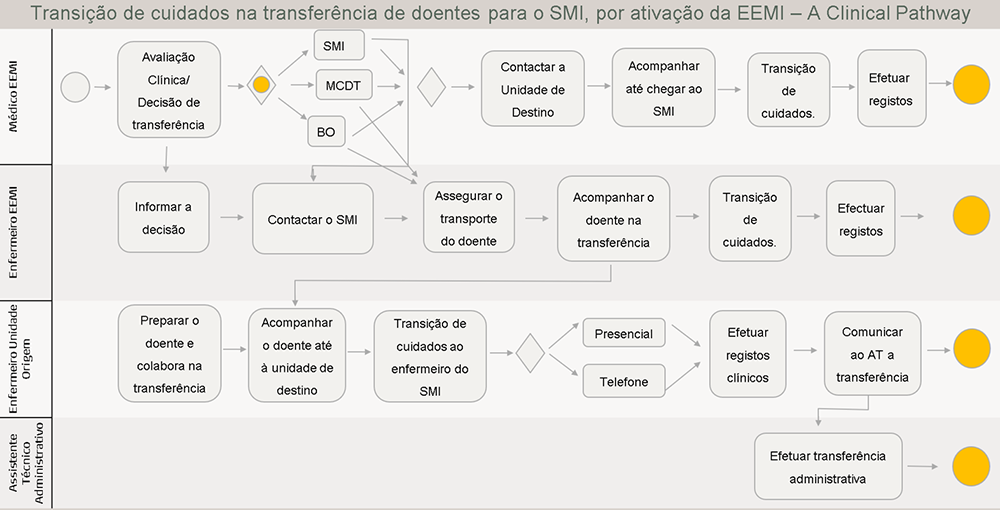
Os erros/falhas de comunicação que ocorrem no momento de transição de cuidados são um problema real, fundamentado por diversos autores, comprometendo a segurança do doente - pilar e foco de atenção dos cuidados de saúde. Com a elaboração desta clinical pathway, as autoras pretendem incluir a equipa do serviço de origem do doente, na transição de cuidados para o SMI, de forma a promover a segurança e a qualidade nos cuidados ao doente crítico. Assume-se que a transição de cuidados durante a transferência do doente, ocorrerá sempre com recurso à metodologia ISBAR – ferramenta implementada em todos os serviços do HFA.
A transição de cuidados consiste em "(...) qualquer momento da prestação em que se verifique a transferência de responsabilidade de cuidados e de informação entre prestadores, que tem como missão a continuidade e segurança dos mesmos" (DGS, 2017, p.4). Neste caso, a transição de cuidados está associada à transferência do doente crítico para o SMI.
A Tabela 2 apresenta a ficha técnica do projeto e a Figura 1, o desenho do projeto.
Implementação
Além da fundamentação teórica com base na revisão de literatura sobre a segurança do doente, a segurança da comunicação efetiva na transição de cuidados e a metodologia de comunicação ISBAR, planeia-se a uma reunião com o Departamento de Qualidade, Enfermeiro Coordenador do SMI (e responsável pelo EEMI) e Enfermeira Diretora, com o objetivo de partilhar e discutir a problemática identificada e as estratégias para resolução da mesma. Não se considera a aplicação de questionários (previamente validados, autorizados e aplicados por técnica de amostragem aleatória simples) à equipa do SMI de forma a validar o problema, já que a própria equipa já verbalizou a necessidade de resolução desta situação. Após reunião com os elementos acima identificados, o procedimento da EEMI será revisto e atualizado, com foco na transferência do doente para o SMI, por via de ativação da EEMI, de forma a assegurar o acompanhamento do enfermeiro do serviço de origem e consequente transmissão de informação ao enfermeiro do SMI que ficará responsável pelo doente. Numa segunda fase, impera a divulgação da revisão do procedimento, com publicação na intranet e divulgação pelo mail institucional.

Tabela 2 - Ficha técnica do projeto
Auditorias
Planeiam-se auditorias semestrais à transferência dos doentes para o SMI, por via de ativação do EEMI e transição de cuidados, para avaliar/auditar:
- Taxa de doentes internados transferidos para o SMI por ativação da EEMI, acompanhados pela equipa responsável do doente no serviço de origem.
- Tempo médio entre decisão de transferência para o SMI (dos doentes internados e secundário à ativação de EEMI) e chegada ao SMI.
- Taxa de doentes internados, transferidos para o SMI por ativação da EEMI, que vão à Hemodinâmica ou Bloco previamente à entrada no SMI.
- Taxa de doentes internados, transferidos para o SMI por ativação da EEMI, que vão realizar Tomografia Axial Computorizada, previamente à entrada no SMI.
Previsão de Custos
Os custos associados à alteração do procedimento e auditorias estão relacionados com os recursos humanos (tempo despendido na elaboração, implementação, reuniões e auditorias), recursos físicos e materiais (consumíveis associados às auditorias), não estando previstas outras despesas financeiras.
CONCLUSÃO
Para a realização desta Clinical Pathway as autoras elaboraram um diagnóstico de situação face à transferência de doentes para o SMI, por via de ativação do EEMI, relacionada com a qualidade dos cuidados, nomeadamente a segurança do doente pelo processo de transição de cuidados. Efetuada a revisão sistemática de literatura, elaborou-se a clinical pathway e estruturou.-se a metodologia de proposta, implementação para alteração do procedimento. Foram identificados indicadores a serem avaliados efetuada uma análise de custos associados e identificadas estratégias para avaliação da mudança de prodedimento face aos objetivos pré-estabelecidos.
A elaboração desta Clinical Pathway permitirá sustentar a gestão do risco como um dos pilares da Clinical Governance, potenciando a qualidade dos cuidados. A comunicação, sendo um dos cinco pilares do PNSD, assume-se como fulcral para a promoção de cuidados seguros para profissionais de saúde, doentes e seus familiares, sendo essencial na prevenção de eventos adversos.
REFERÊNCIAS BIBLIOGRÁFICAS
- Direção Geral de Saúde (2010). Circular Normativa nº15/DQS/DQCO - Criação e Implementação de uma Equipa de Emergência Médica Intra-Hospitalar. Disponível em: www.dgs.pt/?ci=594&your=1&newsletter=262
- Direção Geral da Saúde (2017). Comunicação eficaz na transição de cuidados de saúde. Disponível em https://www.dgs.pt/directrizes-da-dgs/normas-e-circulares-normativas/norma-n-0012017-de-08022017-pdf.aspx
- Direção Geral de Saúde (2022). Documento Técnico para a Implementação do Plano Nacional para a Segurança dos Doentes 2021-2026. Lisboa. Disponível em: https://www.dgs.pt/documentos-e-publicacoes/plano-nacional-para-a-seguranca-dos-doentes-2021-2026-pdf.aspx
- Ordem dos Médicos; Sociedade Portuguesa de Cuidados Intensivos (2008). Transporte de Doentes Críticos, Recomendações. Disponível em: https://ordemdosmedicos.pt/wp-content/uploads/2017/09/Recomendacoes_Doente_Critico.pdf
- Rodrigues, António; Felício Manuela M (2017). Governação Clínica e de Saúde nos Cuidados de Saúde Primários: perguntas e respostas essenciais. Grupo Técnico Nacional da Governação Clínica e de Saúde nos Cuidados de Saúde Primários. Disponível em https://bicsp.min-saude.pt/pt/biblioteca/Biblioteca/Governa%C3%A7%C3%A3o%20Clinca%20e%20de%20Sa%C3%BAde.pdf
- Sousa, A M F (2013). A Segurança do Paciente: da Comunicação na Passagem de Turno para a Qualidade dos Cuidados. ESEL – Repositório Comum. Disponível em https://comum.rcaap.pt/handle/10400.26/15757
- Tranquada, M F (2013). A Comunicação durante a Transição das Equipas de Enfermagem: Estudo de caso sobre as características da comunicação nas passagens de turno de enfermagem numa enfermaria cirúrgica de um Hospital Português. ISCTE Business School – Instituto Universitário de Lisboa. Disponível em https://repositorio.iscte-iul.pt/handle/10071/6985